Condição frequente em nosso meio, dada a prevalência dos fatores de risco sistêmicos que estão associados à essa condição, como a hipertensão arterial sistêmica. O diagnóstico geralmente é direto, sendo o tratamento a maior fonte de dúvidas na hora de conduzir esses casos. Quando fotocoagular? Injeção de anti-VEGF ou de corticoide? Vamos esclarecer esses e outros questionamentos a seguir.
DEFINIÇÃO
Assuntos abordados
A oclusão venosa da retina é a segunda doença retiniana mais comum.
Fatores de risco:
- Idade > 50 anos;
- Hipertensão arterial sistêmica;
- Diabetes mellitus;
- Glaucoma;
- Dislipidemia;
- Hipercoagulabilidade;
Se o paciente não tiver fatores de risco evidentes para o desenvolvimento da condição, pode ser necessário realizar uma investigação sistêmica, incluindo pesquisa de trombofilias (hiperhomocisteinemia, deficiência de proteínas S e C, etc.) e vasculites (sarcoidose, lúpus).
OCLUSÃO DE VEIA CENTRAL DA RETINA
Pode ser classificada em:
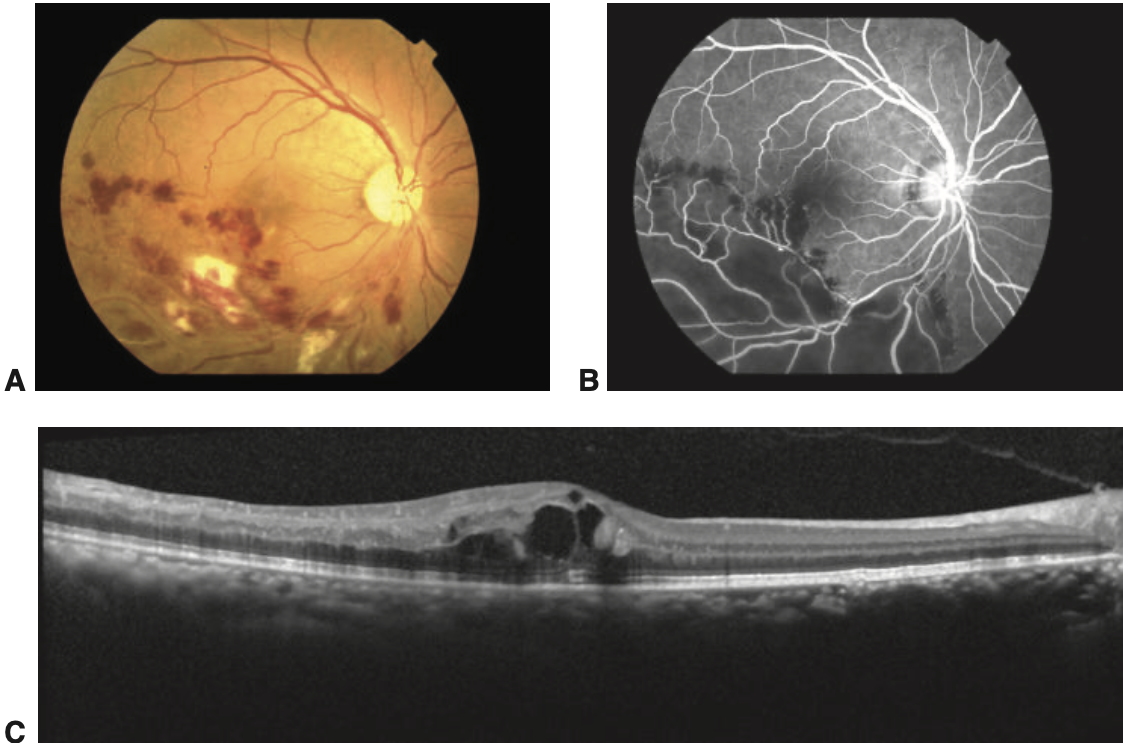
- Isquêmica: área de não perfusão maior ou igual a 10 áreas de disco na AGF, defeito pupilar aferente, escotoma central denso e constrição do campo periférico, exsudatos algodonosos e pior acuidade visual (figura 1).
- Indeterminada: hemorragias intrarretinianas impedem a visualização do status da perfusão;
- Não-isquêmica: área de não perfusão < 10 áreas de disco, sem ou com defeito pupilar aferente leve, alterações campimétricas leves, tortuosidade venosa leve com hemorragias em chama de vela, melhor acuidade visual.
Fonte: BCSC 2020-2021: Retina, p. 151.
Duas de suas principais complicações são a neovascularização (principalmente do segmento anterior levando ao tão temido “glaucoma dos 100 dias”) e o edema macular.
A oclusão de veia central da retina é a causa do glaucoma neovascular em 37% dos casos, que, por sua vez, ocorre em cerca de 30% dos pacientes com oclusão de veia central da retina.
OCLUSÃO DE RAMO VENOSO DA RETINA
Oclusão de ramo comumente ocorre em um cruzamento arteriovenoso, sendo o quadrante superotemporal o mais frequente.
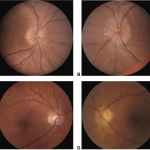
É considerada isquêmica quando há uma área de isquemia de pelo menos 5 diâmetros de disco em tamanho (figura 2). Nesses casos a incidência de neovascularização da retina ou nervo óptico pode chegar a 36%.

Fonte: BCSC 2020-2021: Retina, p. 126.
QUADRO CLÍNICO
A oclusão venosa da retina caracteriza-se por baixa visual súbita, indolor e unilateral que acomete pessoas principalmente após os 50 anos de idade.
EXAME FÍSICO
Os achados clássicos da oclusão venosa da retina são tortuosidade vascular e hemorragias retinianas.
Achados fundoscópicos crônicos da oclusão da veia central da retina incluem telangiectasias, microaneurismas e alterações pigmentares maculares.
EXAMES COMPLEMENTARES
OCT NA OCLUSÃO VENOSA DA RETINA
Importante para a avaliação do edema macular. Observe a figura 3 abaixo.
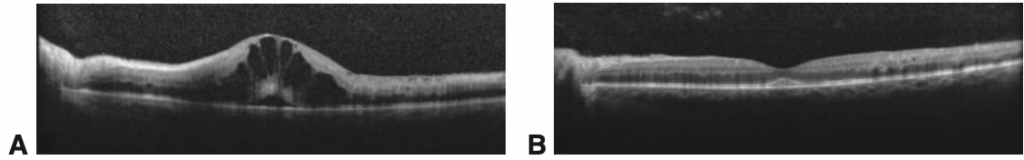
Fonte: BCSC 2020-2021: Retina, p. 136.
ANGIOFLUORESCEINOGRAFIA NA OCLUSÃO VENOSA DA RETINA
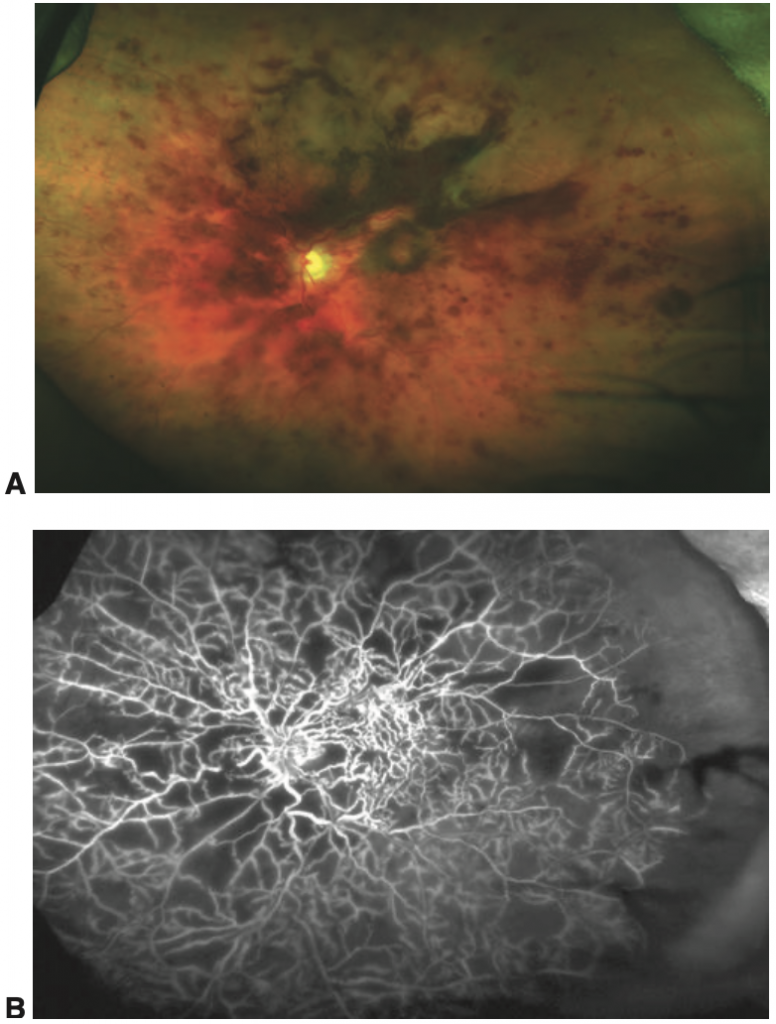
Importante para avaliação da isquemia retiniana, porém nos primeiros 6 meses do quadro pode ser difícil quantificar usando este método, devido às áreas de hemorragia que podem bloquear a visualização (figura 4)
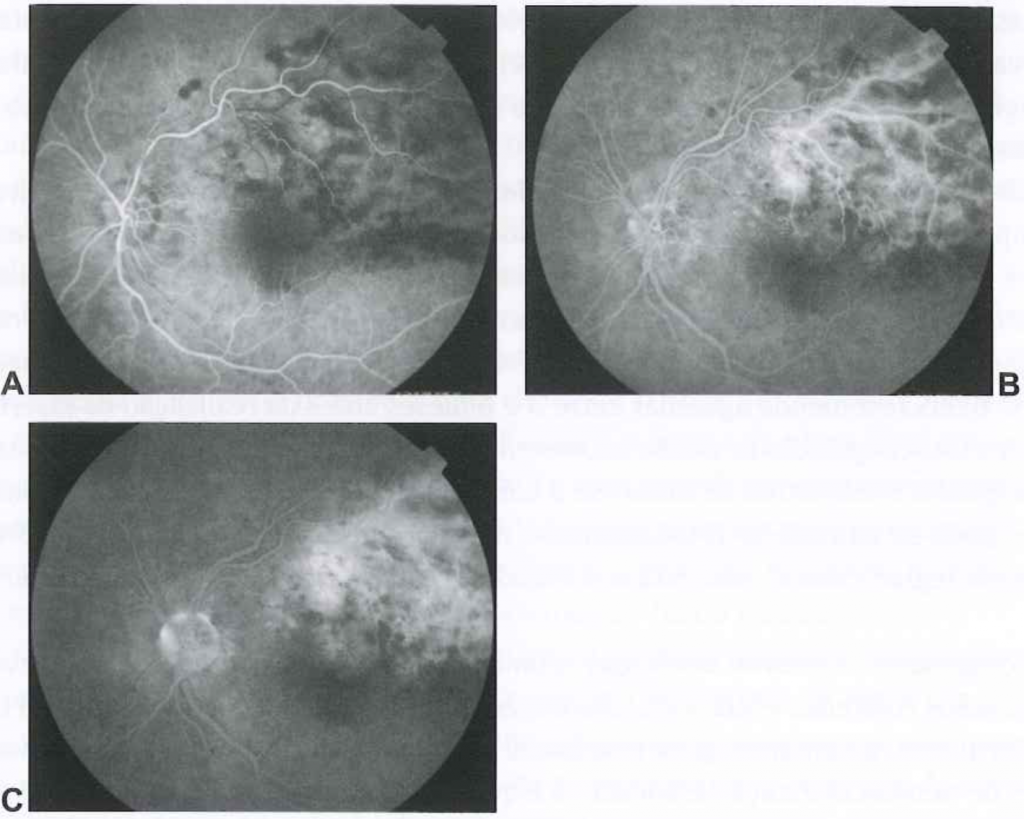
Fonte: Série Oftalmologia Brasileira: Retina, 3 ed, p 193.
TRATAMENTO
O tratamento da oclusão venosa da retina é direcionado às complicações, e não à causa da oclusão. As principais complicações são o edema macular e a neovascularização.
TERAPIAS FARMACOLÓGICAS PARA OCLUSÃO VENOSA DA RETINA
Existem duas grandes opções terapêuticas farmacológicas já validadas por diversos estudos: os corticóides intravítreos e os antiangiogênicos (anti-VEGF).
Os anti-VEGF alteram o curso natural da OVCR, pois melhoram a perfusão retiniana, promovem uma diminuição da permeabilidade vascular, diminuem a proliferação endotelial (que possivelmente propaga o quadro de má perfusão tecidual), diminuem o tempo de reabsorção das hemorragias e melhoram o quadro de dilatação e tortuosidade vascular.
Entre as opções disponíveis temos o Ranibizumab (Lucentis®), Bevacizumab (Avastin®) e o Aflibercept (Eyelia®).
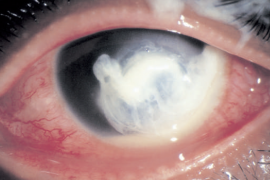
Com relação aos corticóides, a opção terapêutica mais relevante é o implante de liberação prolongada de Dexametasona 0,7mg (Ozurdex®) (figura 5). Lembrando que os corticóides podem não ser uma boa opção em pacientes fácicos e com glaucoma, devido à possibilidade de complicações como catarata e elevação pressórica. A triancinolona intravítrea já foi estudada em comparação ao laser em grid macular como opção terapêutica para tratamento do edema macular, mas não se mostrou superior devido às complicações, embora tenha atingido eficácia semelhante.

Fonte: The Retinal Atlas, 2 ed, p. 807.
FOTOCOAGULAÇÃO A LASER NA OCLUSÃO DE VEIA CENTRAL DA RETINA
Segundo o Central Vein Occlusion (CVOS), a panfotocoagulação retiniana só deve ser realizada nos pacientes após o desenvolvimento de neovascularização de íris ou de ângulo.
A panfotocoagulação em pacientes com OVCR que ainda não manifestaram neovascularização de segmento anterior está indicada em algumas situações específicas:
- Presença de neovasos de disco e/ou de retina;
- Retinopatia diabética associada;
A fotocoagulação também deve ser considerada em casos de olhos com OVCR forma isquêmica com fatores de risco para neovascularização de segmento anterior. Os fatores de risco são:
- Sexo masculino;
- Curta duração da oclusão;
- Extensa área de não perfusão retiniana;
- Extensas áreas de hemorragia;
- Dificuldade de acompanhamento.
FOTOCOAGULAÇÃO A LASER NA OCLUSÃO DE RAMO VENOSO DA RETINA
Segundo o Branch Vein Occlusion (BVOC) deve-se aguardar entre 3 e 6 meses antes da realização da fotocoagulação a laser, estando indicada somente se houver:
- neovascularização de disco ou retina
- área isquêmica maior ou igual a 5 diâmetros de disco na AGF.
A neovascularização no segmento anterior é rara nesses casos, mas se ocorrer deve ser considerado a fotocoagulação a laser no trajeto do ramo ocluído para prevenir o desenvolvimento de GNV.
REFERÊNCIAS BIBLIOGRÁFICAS
BCSC 2020-2021: Retina and Vitreous.
Série Oftalmologia Brasileira, 3 ed, volume Retina.