É comum nos depararmos no consultório com pacientes idosos que apresentam drusas, sem outras alterações. Muitas vezes isso nos gera o questionamento se a prescrição de vitaminas seria benéfica ou não, por exemplo. Sabemos que essa dúvida já foi esclarecida pelo estudo AREDS, mas às vezes precisamos conferir alguma informação sobre a conduta nesses casos, e pode ser difícil acessá-la rapidamente. Sabendo disso, preparamos o conteúdo abaixo para resolver as dúvidas mais comuns que podem surgir no consultório em relação aos casos de DMRI.
DEFINIÇÃO
Assuntos abordados
A Degeneração Macular Relacionada à Idade (DMRI) é a principal causa de cegueira legal em países desenvolvidos na faixa etária superior a 50 anos.
É classificada em: forma seca (ou não-exsudativa ou não-neovascular) e forma úmida (ou exsudativa ou neovascular). O grande diferencial para a DMRI ser classificada em úmida é a presença de membrana neovascular.
A forma não-exsudativa representa aproximadamente 90% dos casos de DMRI (portanto a mais comum), mas é responsável por cerca de 20% dos casos de cegueira (logo, os 80% demais são causados pela DMRI exsudativa).
Os fatores de risco conhecidos para a DMRI são: IDADE, raça branca, tabagismo, sexo feminino, obesidade, hipertensão arterial sistêmica (alguns autores consideram mais amplamente como doenças cardiovasculares), ingestão aumentada de lipídios (ou hipercolesterolemia), exposição excessiva à luz solar, níveis elevados de proteína C reativa e outros marcadores inflamatórios, hipermetropia, e íris de cor clara.
QUADRO CLÍNICO

Fonte: Oftalmologia Clínica: Kanski, 8 ed, p. 916.
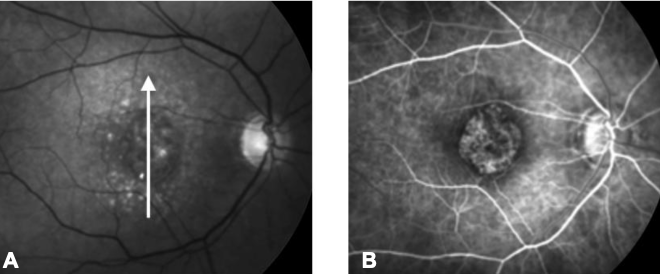
Pacientes com DMRI exsudativa podem se apresentar com baixa visual súbita, metamorfopsias e escotomas paracentrais. Pacientes podem utilizar a tabela de Amsler (figura 2) para monitoração em casa de novos escotomas, metamorfopsias ou mudanças na visão central, sendo orientados a procurarem imediatamente seu oftalmologista em caso de detecção. O paciente deve olhar a tabela a uma distância de 33 cm, com correção visual para perto se necessário, testando um olho de cada vez em um ambiente iluminado.

Fonte: Oftalmologia clínica: Kanski, 8 ed, p. 893.
Já na DMRI seca, os sintomas são baixa visual gradativa ao longo de meses ou anos.
EXAME FÍSICO
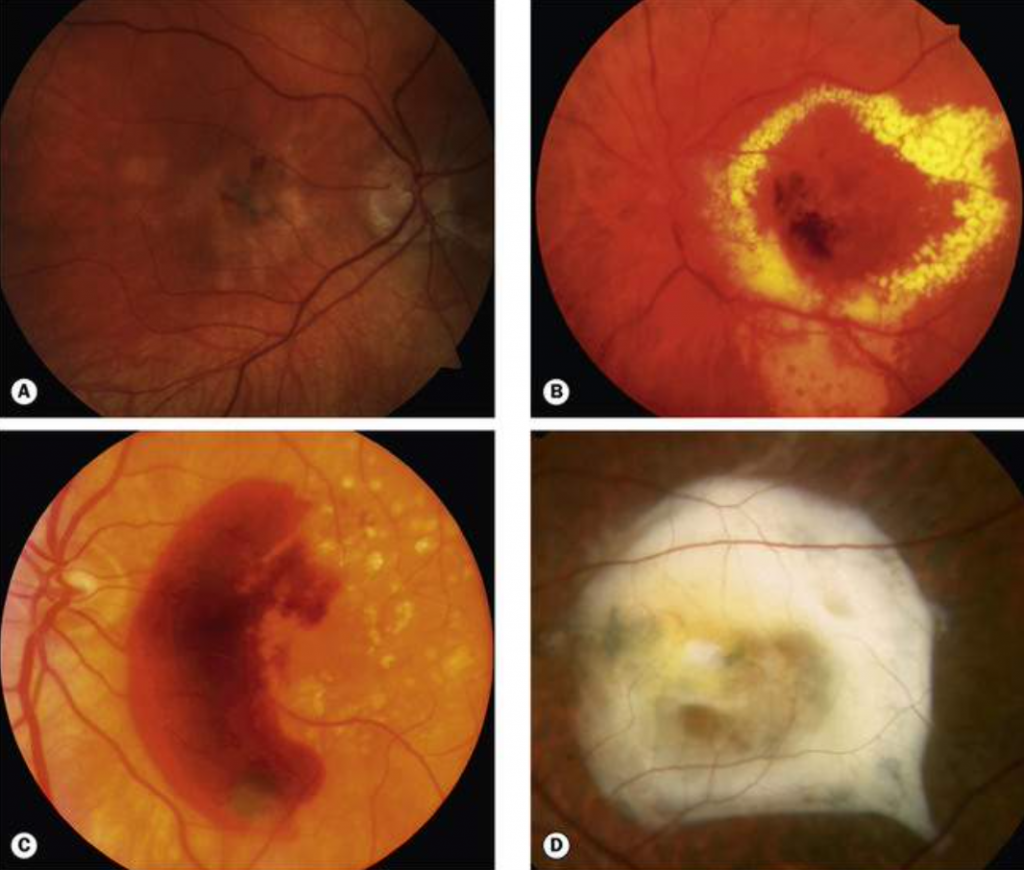
A DMRI seca pode se apresentar como drusas em polo posterior, hipertrofia de EPR e atrofia geográfica.
DRUSAS
Drusas representam o sinal clínico mais característico da degeneração macular relacionada à idade (DMRI).
- Drusas duras são mais amareladas, puntiformes, têm bordas bem delimitadas, geralmente com disposição mais em polo posterior e podem ser visualizadas em pacientes com mais de 50 anos e não necessariamente constituírem DMRI. Raramente coalescem e não costumam levar à redução da acuidade visual.
- Drusas moles são mais branco-amareladas, com bordas mal-definidas, podendo confluir e levar a extensas áreas de descolamento do EPR, sendo mais susceptíveis à baixa visual e à evolução para as formas graves de DMRI (atrofia geográfica e DMRI neovascular).
ANORMALIDADES DO EPR
- Hiperpigmentação focal: aumento da pigmentação ao nível da retina externa.
- Atrofia focal: áreas não-contíguas de mosqueamento ou de franca despigmentação
- Atrofia geográfica (figura 3): área de despigmentação com diâmetro maior que 175 micras. Essa atrofia possibilita a visualização dos vasos da coroide.
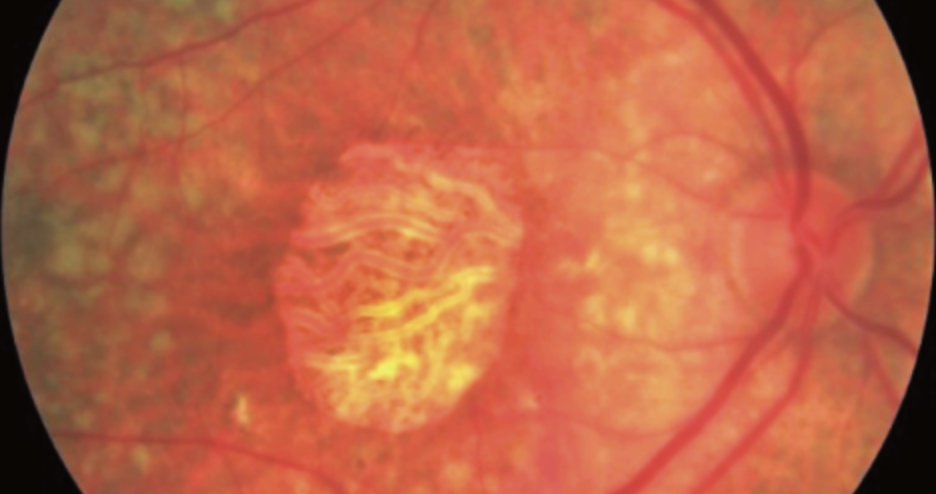
Fonte: Prova Nacional de Oftalmologia, 2020.
DMRI EXSUDATIVA
Fluido subretiniano ou intrarretiniano, exsudação ou sangramento, elevações irregulares do EPR, ruptura do EPR, vasos subretinianos, cicatriz disciforme (figura 4).
Fonte: Oftalmologia clínica: Kanski, 8 ed, p. 930.
EXAMES COMPLEMENTARES
OCT NA DMRI
- Drusas (figura 5): elevações abaixo do EPR, ou ainda pequenos descolamentos de EPR.
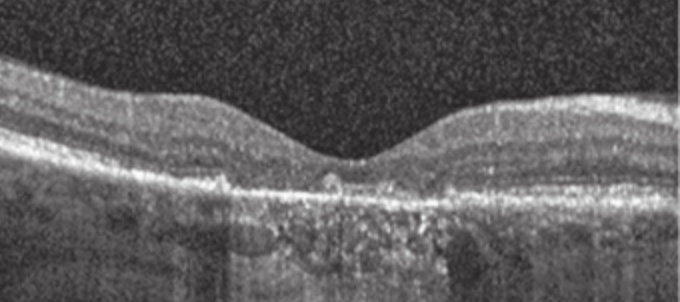
- Atrofia geográfica (figura 6) : Identificamos a perda do EPR, perda da zona elipsoide e da camada de fotorreceptores, também citado como afinamento ou perda da retina externa, e a perda dessas camadas gera um sombreamento reverso posterior à retina.
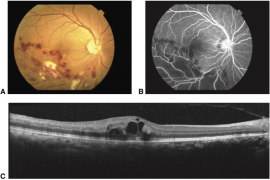
- Membrana neovascular (figura 7): elevação do EPR; descolamento do epitélio pigmentado; material subretiniano hiperreflectivo; fluido intrarretiniano.
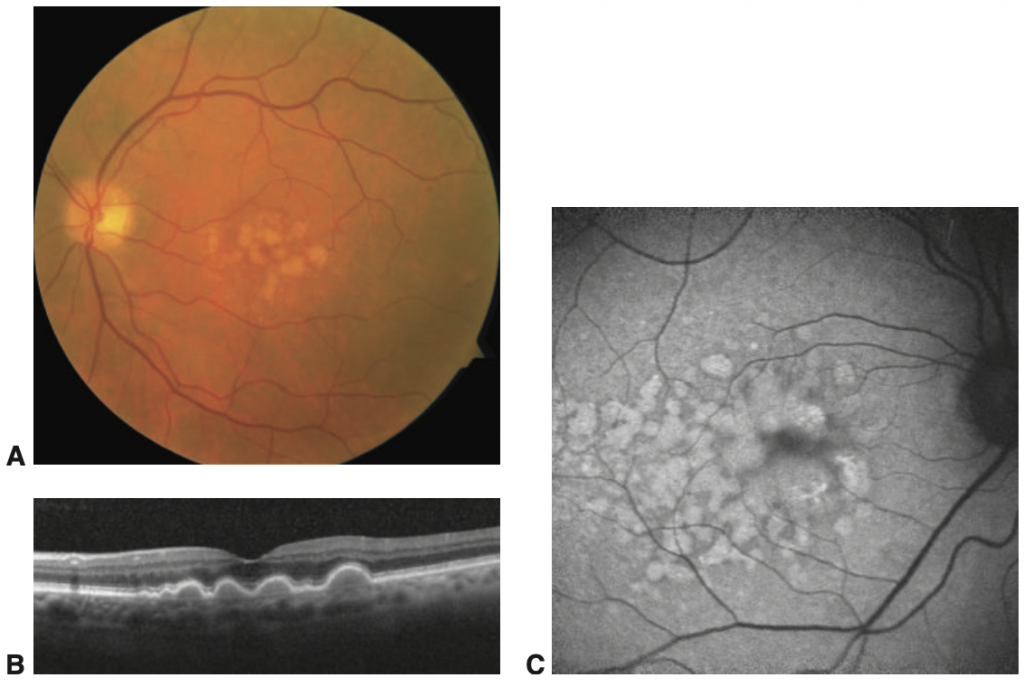
Fonte: BCSC 2020-2021: Retina, p. 64.
Fonte: Prova Nacional de Oftalmologia, 2020.

Fonte: BCSC 2020-2020: Retina, p. 75
ANGIOFLUORESCEINOGRAFIA NA DMRI
- Drusas duras aparecem nas fases iniciais como hiperfluorescência por defeito em janela (figura 8);
- Drusas moles apresentam uma hiperfluorescência precoce e nas fases tardias uma impregnação (“staining”) do contraste, mantendo a hiperfluorescência, ou ainda hiperfluorescência por pooling em áreas de descolamento do EPR
Fonte: Série Oftalmologia Brasileira: Retina e Vítreo, p. 21.
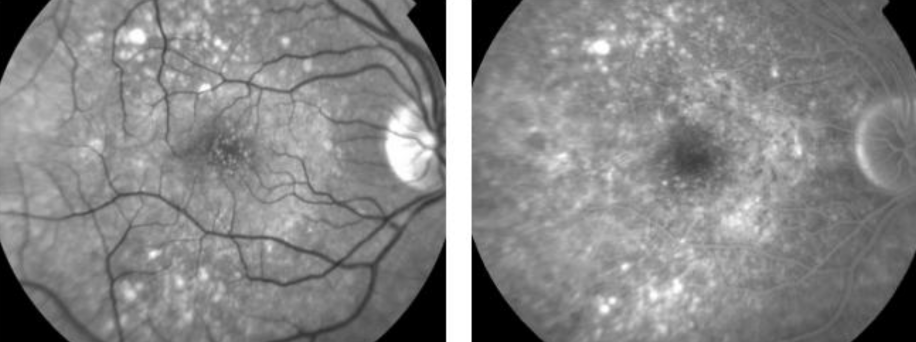
Atrofia geográfica (figura 9): Aparece como uma área hiperfluorescente por defeito em janela. Já na autofluorescência, aparece como lesão hipoautofluorescente, já que perdemos a fluorescência natural do EPR
Fonte: Série Oftalmologia Brasileira: Retina e Vítreo, p. 108.
A classificação das membranas neovasculares em DMRI é feita pela sua localização histológica. Percebam que a numeração vem de externo para interno:
- A neovascularização tipo 1, também chamada de “oculta” (figura 10), encontra-se abaixo do epitélio pigmentado da retina (EPR). É formada por vasos da coriocapilar que penetram em defeitos da Bruch e crescem sub-EPR. Com seu vazamento e sangramento podem produzir descolamentos do epitélio pigmentado (DEP) seroso ou fibrovascular. Na AGF aparece como uma hiperfluorescência difusa de limites mal-definidos que pode assumir dois padrões: de DEP (seroso ou fibrovascular) formando um pooling de contraste ou de vazamento tardio de fonte indeterminada. Apresenta uma visualização mais difícil na AGF pois o EPR pode barrar a visualização ou a mesma ocorrer somente em fases mais tardias, sendo mais facilmente identificada no exame com indocianina verde (ICG).
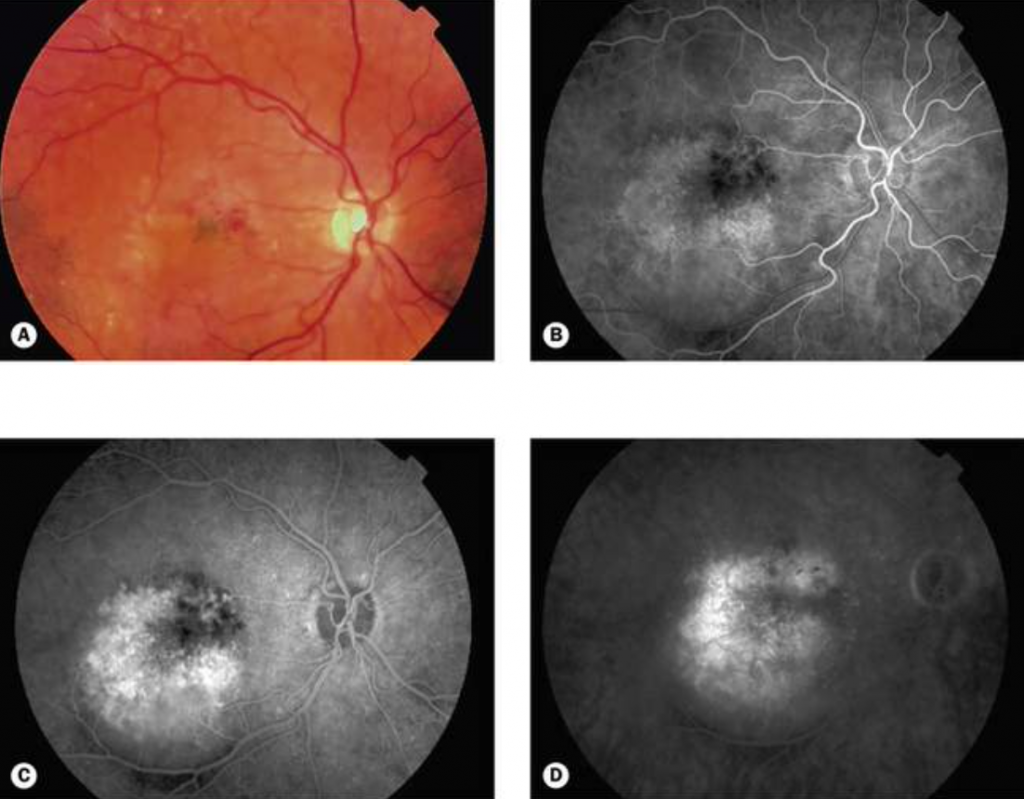
Fonte: Oftalmologia clínica: Kanski, 8 ed, p. 932.
- A neovascularização tipo 2, também chamada de “clássica” (figura 11), encontra-se entre a retina neurossensorial e o EPR. Os vasos da coróide rompem a membrana basal do EPR e se proliferam no espaço sub-retiniano. Na AGF observa-se uma hiperfluorescência mais bem definida, precoce, que aumenta nas fases tardias do exame, formando a hiperfluorescência em “leakage” ou por extravasamento. No OCT, frequentemente se observa a presença de líquido intra ou sub-retiniano.
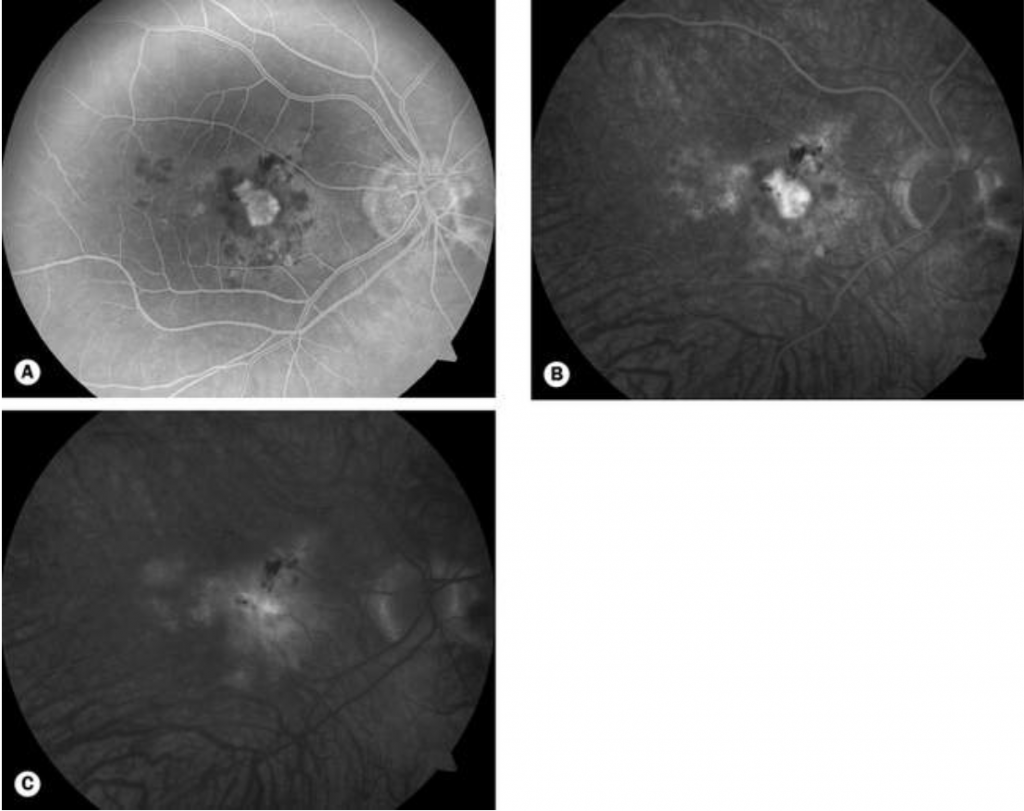
Fonte: Oftalmologia Clínica: Kanski, 8 ed, p. 931.
- A neovascularização do tipo 3, também chamada de proliferação angiomatosa da retina, os neovasos surgem na retina e se proliferam em direção ao EPR. Esse crescimento muitas vezes vai ao encontro de uma membrana oculta (tipo 1) ou estimula o desenvolvimento da mesma. Na AGF e na ICG aparece como “hot spot” focal que aumenta e forma um padrão de edema macular cistoide ou de pooling com DEP.
TRATAMENTO
DMRI NÃO-EXSUDATIVA (SECA)
Dentro da DMRI não-exsudativa o que temos atualmente não é um tratamento, mas sim uma forma de prevenir a evolução para formas mais graves com a suplementação oral estabelecida pelo estudo AREDS-2.
Pacientes em que deve-se considerar o tratamento com suplementação oral são aqueles com pelo menos uma das características a seguir:
- Drusas médias
- Pelo menos uma drusa grande
- Atrofia geográfica em pelo menos um olho
- DMRI tardia em um olho
O estudo AREDS I (Age-Related Eye Disease Study) foi feito inicialmente com o objetivo de se avaliar o benefício da suplementação de Vitamina E 400 UI, Vitamina C 500 mg, zinco 80 mg, cobre 2 mg e betacaroteno 15 mg na evolução clínica, prognóstico e perda visual decorrente de degeneração macular relacionada à idade (DMRI) e catarata. Chegou-se à conclusão que pacientes com DMRI moderado-avançado em um dos olhos teriam benefício dessa suplementação para proteção de DMRI no olho contralateral.
Já no estudo AREDS II percebeu-se que seria possível diminuir a dose original de zinco estabelecida no AREDS I mantendo-se a proteção; verificou-se que há uma maior incidência de câncer de pulmão em pacientes tabagistas associada à suplementação de betacaroteno; foi constatado também que a adição de luteína, zeaxantina e ômega 3 não adiciona efeito benéfico quando simplesmente adicionados à fórmula original do AREDS I, porém ao se adicionar luteína e zeaxantina como substitutos do betacaroteno houve efeito protetor.
Mudanças de estilo de vida: pacientes devem ser aconselhados a cessar tabagismo, perder peso e controlar a pressão arterial sistêmica, consumir vegetais e folhas verdes e reduzir ingesta de alimentos ricos em gordura. Apesar de faltarem evidências científicas sobre o impacto da radiação ultravioleta no desenvolvimento e progressão da DMRI, é razoável aconselhar a utilização de óculos de sol, chapéus e bonés para proteção.
DMRI EXSUDATIVA (ÚMIDA)
Bons candidatos para a terapia com os fármacos Anti-VEGF é a presença de líquido intra e sub-retiniano que ocorre pela formação de membrana neovascular (no caso da DMRI, por membrana), provocando extravasamento de líquido intravascular para o espaço extracelular da retina neurossensorial (figura 12).
Os agentes antiangiogênicos disponíveis são: Ranibizumab (Lucentis®), Aflibercept (Eylea®) ou Bevacizumab (Avastin®)
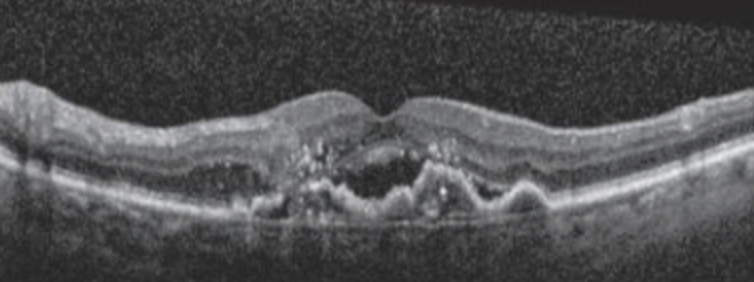
Fonte: Prova Nacional de Oftalmologia, 2019.
A presença de componente fibrótico associado e descontinuidade da linha de fotorreceptores são fatores que indicam uma má-resposta ao tratamento com antiangiogênico, mas não contraindicam o mesmo (figura 13).
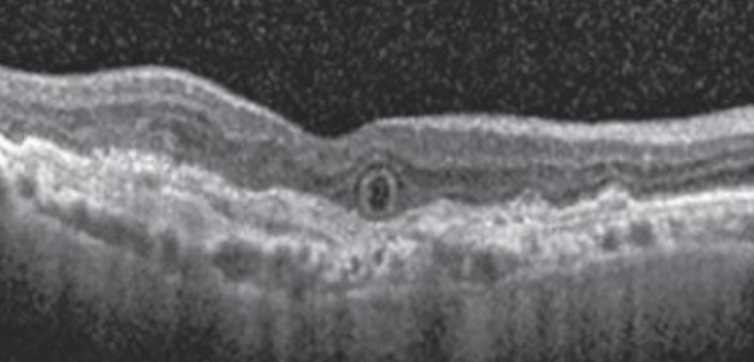
Fonte: Prova Nacional de Oftalmologia, 2019.
Existem atualmente 3 esquemas de tratamento com antiangiogênicos (anti-VEGF): esquema “fixo”, esquema “tratar e estender” e esquema “conforme necessário” (do latim “pro re nata” ou PRN).
No esquema fixo, o paciente mantém visitas regulares a cada 4 semanas (visitas mensais) e são realizadas injeções em todas as visitas.
No esquema tratar e estender, o paciente recebe 3 doses mensais de ataque/indução , mantém o esquema fixo mensal até haver a regressão da neovascularização, e após a regressão, mantém visitas que se distanciam cerca de 1-2 semanas e nas quais são realizadas injeções .
No esquema conforme necessário, o paciente recebe 3 doses mensais de ataque/indução, mantém o esquema fixo mensal até haver a regressão da neovascularização e mantém visitas mensais (a cada 4 semanas) em que são realizados novos exames de OCT e avaliação de acuidade visual e, caso haja piora, é realizado nova injeção de anti-VEGF.
REABILITAÇÃO
Pacientes com DMRI avançada apresentarão uma perda importante do campo de visão central, dificultando atividades do cotidiano, como leitura e direção. Dessa forma, é recomendável encaminhar esses pacientes a um especialista em visão subnormal, no intuito de melhorar a qualidade de vida desses pacientes.
Nesse tipo de doença a reabilitação visual deve utilizar de meios para aprimorar a visão excêntrica. Com a ampliação da imagem através de recursos ópticos de magnificação e adição ocorre um melhor uso da retina periférica e perimacular. Outros mecanismos que podem ser utilizados são recursos não ópticos como aumento do contraste e aumento da iluminação. O aumento do contraste e iluminação ajudam na melhor visualização da imagem ampliada.
REFERÊNCIAS BIBLIOGRÁFICAS
BCSC 2020-2021: Retina and Vitreous.
Série Oftalmologia Brasileira, 3 ed, volume Retina.




1 Comentário
Pingback: Interpretação do OCT de mácula - Blog da Oftalmomaster